Melanoom
Er is bij u een melanoom weggehaald. U krijgt hiervoor een operatie. Deze operatie bestaat uit 2 stappen:
- Het weghalen van het litteken met een stukje huid er omheen.
- Het opzoeken en weghalen van de schildwachtklier.
In deze folder leest u hier meer over.
De behandeling
Het weghalen van het litteken
Tijdens de operatie wordt het litteken weggehaald. En voor de zekerheid een stukje huid er omheen (zie afbeelding 1). Zo wordt de kans dat het melanoom terug komt kleiner.
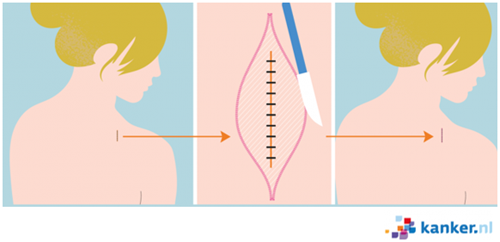
Soms is het nodig dat uw chirurg ergens anders op uw lichaam huid weghaalt om de wond te kunnen sluiten. Dit heet een huidtransplantatie.
Wat is de schildwachtklier?
De schildwachtklier is een lymfeklier. Tumorcellen kunnen zich verspreiden via het lymfevocht in de lymfebaan. Als het melanoom uitzaait, kunnen de uitgezaaide tumorcellen in de schildwachtklier terecht komen. De schildwachtklier is niet bij iedereen dezelfde lymfeklier. De plek van het melanoom bepaalt welke lymfeklier als eerste het lymfevocht van de tumor opvangt (zie afbeelding 2).
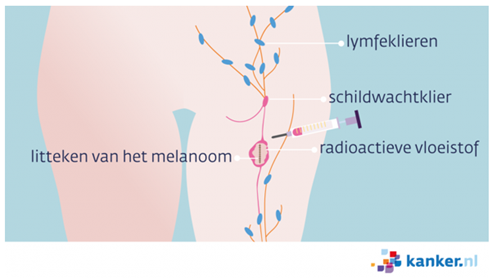
Meestal zit de schildwachtklier in de oksel of de lies. Zit het melanoom op uw hoofd? Dan kan de schildwachtklier in uw hals zitten. Er kunnen meer schildwachtklieren zijn. Zitten er geen tumorcellen in uw schildwachtklier? Dan is de kans op uitzaaiingen in de andere lymfeklieren en de rest van uw lichaam heel klein.
Voorbereiding op de operatie
Oksel of lies niet ontharen
Wij adviseren u om 1 week voor de operatie uw oksel of lies niet meer te ontharen. Zo wordt de kans op wondjes en ontstekingen kleiner.
Praktische informatie over uw opname in het ziekenhuis
U krijgt van Bureau Opname een brief of e-mail met informatie waar
u zich op de opnamedag mag melden.
Voor deze operatie moet u nuchter zijn
Het is belangrijk dat u voor uw opname nuchter naar het ziekenhuis komt. Nuchter betekent dat u niet mag eten en weinig mag drinken. U leest hier meer informatie over de nuchterheidscriteria.
Innemen medicijnen
De anesthesioloog bespreekt met u welke medicijnen u mag innemen op de dag van de operatie. Een anesthesioloog is een arts die de verdoving geeft tijdens de operatie.
Gebruikt u bloedverdunners? U hoort van uw chirurg of u hiermee moet stoppen.
Geen nagellak en make-up
Draag op de dag van de operatie geen nagellak en make-up.
Wat neemt u mee naar het ziekenhuis?
- Kleding: makkelijk zittende kleding, nachtkleding, ondergoed, slippers of pantoffels.
- Toiletartikelen.
- Hulpmiddelen die u heeft. Zoals een bril, contactlenzen, gehoorapparaten, rollator.
- Het hartenkussentje, als u deze heeft gekregen van de mammacare-verpleegkundige.
- Uw medicijnen in de originele verpakking of medicijnrol.
Neem geen waardevolle spullen mee naar het ziekenhuis.
Er is een onderzoek nodig om de schildwachtklier op te zoeken
Dit onderzoek gebeurt op de afdeling Nucleaire Geneeskunde in het Albert Schweitzerziekenhuis in Dordrecht. U krijgt dit onderzoek op de operatiedag of één dag ervoor. Van de mammacare-verpleegkundige hoort u wanneer u dit onderzoek heeft.
Zo kunt u zich voorbereiden op het onderzoek
Trek op de dag van het onderzoek makkelijk zittende kleding aan. Voor dit onderzoek mag u gewoon eten en drinken. Wordt u op dezelfde dag geopereerd? Volg dan de regels op die in de brief of e-mail staan van Bureau Opname.
Zo gaat het onderzoek
- Er wordt aan u gevraagd om uw bovenkleding of onderkleding uit te doen. Om de schildwachtklier te vinden, wordt een klein beetje radioactieve vloeistof in de buurt van het litteken van het melanoom gespoten. De radioactieve vloeistof is niet gevaarlijk voor u of uw naasten. De prik kan gevoelig zijn.
- Daarna wordt er meestal gevraagd om de plaats van de prik te masseren. De radioactieve vloeistof komt dan in de schildwachtklier terecht. De radioactieve vloeistof legt dezelfde weg af als een tumorcel zou kunnen doen.
- Daarna worden foto’s gemaakt. Dit gebeurt met een speciale camera die radioactieve vloeistof kan fotograferen. Hierdoor wordt de schildwachtklier zichtbaar op de foto’s. De plaats van de schildwachtklier wordt met een stift op uw huid afgetekend. De foto’s worden doorgestuurd naar ons ziekenhuis.
Tijdens het maken van de foto’s komt de camera dicht bij uw lichaam. Het is belangrijk dat u tijdens het onderzoek zo stil mogelijk ligt. Tijdens het onderzoek zien we niet of er tumorcellen aanwezig
zijn in de schildwachtklier. Dit is pas bekend als de schildwachtklier is verwijderd en onderzocht. De schildwachtklier wordt onderzocht door een patholoog. Een patholoog is een arts die weefsel en cellen onderzoekt.
Heel soms wordt de schildwachtklier niet gevonden. Uw chirurg bespreekt dan met u wat dit betekent voor uw operatie.
De opname
Op de dag van de opname meldt u zich op de afgesproken verpleegafdeling. Voor de operatie krijgt u een operatiejasje aan. U mag tijdens de operatie geen sieraden, nagellak en make-up dragen. Ook contactlenzen, een bril, gehoorapparaten en een kunstgebit moet u op de verpleegafdeling laten.
Bent u aan de beurt voor de operatie? Dan brengen wij u naar de voorbereidingsruimte van de operatieafdeling. Hier krijgt u een infuus in uw hand of arm. Hierdoor krijgt u medicijnen en vocht.
Uw chirurg komt bij u langs om op uw huid met een stift aan te tekenen waar geopereerd gaat worden.
De operatie
Daarna brengen we u in uw bed naar de operatiekamer. Hier ziet u uw chirurg, de anesthesioloog en een aantal operatieassistenten. U mag van uw bed overschuiven naar de operatietafel. Wij helpen u hierbij. We sluiten u aan op bewakingsapparatuur. Hiermee houden wij u goed in de gaten. Zoals bijvoorbeeld uw hartslag, bloeddruk en zuurstofgehalte in uw bloed. Daarna krijgt u een zuurstofkapje over uw mond en neus. En de anesthesioloog spuit de medicijnen in via het infuus. U valt daarna heel snel in een diepe slaap.
Uw chirurg begint met het opzoeken van de schildwachtklier. Dit gebeurt met een apparaatje dat radioactiviteit kan meten. Soms spuit uw chirurg ook nog blauwe vloeistof in de buurt van het litteken van het melanoom. De lymfebanen en de schildwachtklier kleuren dan blauw. Daarna maakt uw chirurg een snee van ongeveer 5 cm. En haalt de schildwachtklier weg. De wond wordt daarna onderhuids gehecht met oplosbare hechtingen. Deze hechtingen verdwijnen dus vanzelf. Op de wond wordt een bruine hechtpleister geplakt.
Daarna haalt uw chirurg het litteken weg met een extra stukje huid er omheen. Deze wond wordt gehecht met hechtingen die niet oplossen. Na de operatie onderzoek de patholoog het verwijderde weefsel met de schildwachtklier in het laboratorium.
Na de operatie
Na de operatie wordt u wakker op de uitslaapkamer. Bent u goed wakker? Dan brengen we u terug naar de verpleegafdeling. De verpleegkundige belt uw contactpersoon.
Eten en drinken
Als u op de verpleegafdeling bent, mag u weer eten en drinken.
Pijnstillers
Uw chirurg spreekt af welke pijnstillers u mag gebruiken na de operatie. Blijft u toch pijn houden? Vertel dit dan gerust aan de verpleegkundige. De verpleegkundige bespreekt met uw chirurg of u extra pijnstillers mag krijgen. Zat de schildwachtklier in uw oksel? Dan kan de pijn minder worden door het hartenkussentje onder uw oksel te leggen.
De wond
Na de operatie zit er een bruine hechtpleister op de wonden. Vaak zit er een drukverband op de wond. Dit is de plek waar het melanoom zat. Uw chirurg spreekt af wanneer dit eraf mag. De hechtpleister is waterafstotend. Dus u mag ermee onder de douche. Deze pleister mag u laten zitten totdat u terugkomt op de polikliniek voor de uitslag. Wij halen de pleister dan voor u weg. En verwijderen de hechtingen die niet oplossen.
Heeft uw arts tijdens de operatie de blauwe vloeistof gebruikt? Dan zijn uw plas en poep de eerste dagen na de operatie groen. Ook uw gezicht kan wat grauw van kleur zijn.
Problemen die kunnen ontstaan na de operatie
Na een operatie van de schildwachtklier kunnen er problemen ontstaan. Hieronder beschrijven we de problemen die kunnen ontstaan.
Nabloeding
Bij een nabloeding zwelt het litteken in korte tijd op.
Ontsteking
Bij een ontsteking van de wond is er vaak roodheid en pijn bij de wond. Soms heeft u koorts. Bij overgewicht, suikerziekte en roken heeft u meer kans op een ontsteking.
Wondvocht
Er kan wondvocht onder het litteken ophopen. U kunt dit niet voorkomen. Uw lichaam ruimt dit vocht vaak zelf op.
Pijn aan de binnenkant van uw bovenarm
Zat de schildwachtklier in uw oksel? Dan kunt u een pijnlijk,
branderig of zeurend gevoel aan de binnenkant van uw bovenarm hebben. Deze klachten kunnen na een paar weken minder worden.
Vocht in de arm of in het been
Er is een kleine kans op vochtophoping in de arm of in het been. Heeft u hier last van? Laat het weten aan uw chirurg of de mammacare-verpleegkundige
Naar huis
Als u zich goed voelt, mag u dezelfde dag nog naar huis.
Voor een goed herstel zijn de volgende leefregels na de operatie belangrijk
- Laat de hechtpleister op de wond zitten. Wij halen de pleister voor u weg als u terugkomt voor de uitslag.
- U mag de dag na de operatie weer douchen. Zit er nog een drukverband om de wond? Dan kunt u weer douchen als dit is verwijderd.
- De eerste zes weken mag u niet in bad en niet zwemmen.
- Gebruik de eerste twee weken geen zeep, deodorant of bodylotion rondom de wond.
- De eerste twee weken na de operatie mag u niet fietsen en autorijden.
- De eerste twee weken na de operatie mag u niet zwaar tillen en geen zwaar (huishoudelijk) werk doen.
- Zat de schildwachtklier in uw oksel? Dan is het belangrijk om uw arm te blijven bewegen.
- Zat de schildwachtklier in uw lies? Dan mag u 2 weken alleen korte stukjes lopen.
- Zat de schildwachtklier in uw hals? Dan mag u 2 weken niet bukken en persen.
- Bespreek met uw chirurg tijdens uw eerste afspraak na de operatie wanneer u weer mag sporten en werken.
Wanneer belt u naar het ziekenhuis?
Bij de volgende klachten belt u naar het ziekenhuis:
- Nabloeding
- Koorts, hoger dan 38 graden
- Roodheid bij de wond
- Pus uit de wond
- Veel pijn
- Open gaan van de wond
- Bij twijfel of vragen
Uitslag weefselonderzoek
Na de operatie onderzoekt de patholoog het verwijderde weefsel in het laboratorium. En kijkt of er nog tumorcellen in zitten. Zitter er tumorcellen in de schildwachtklier? Dan is er vaak nog een behandeling nodig. U krijgt de uitslag van uw chirurg ongeveer 2 weken na uw operatie. Is er een extra behandeling nodig? Dan verwijzen wij u door naar het UMC-Utrecht.
Routebeschrijving Albert Schweitzer ziekenhuis
Bekijk hier de routebeschrijving voor het Albert Schweitzer ziekenhuis.
Uw behandelteam
- Drs. T.G. Frakking
Chirurg - Dr. S.C. de Jong
Chirurg - Petra de Jongh
Mammacare-verpleegkundige - Mathilde van Zijtveld
Mammacare-verpleegkundige
Contact
De mammacare-verpleegkundige is uw aanspreekpunt
De mammacare-verpleegkundige geeft u meer informatie over de operatie. Als u vragen heeft kunt u contact met haar opnemen.
Bereikbaarheid mammacare-verpleegkundige
- Uw mammacare-verpleegkundige is bereikbaar op maandag, woensdag, donderdag en vrijdag tussen 08.00 en 15.00 uur via telefoonnummer (0183) 644818.
- Heeft u een probleem waarover u zich zorgen maakt en is de mammacare-verpleegkundige niet bereikbaar? Bel dan de polikliniek Chirurgie. De polikliniek is bereikbaar tussen 8:30 uur en 11:30 uur en tussen 13:30 uur en 16:00 uur via telefoonnummer: (0183) 644205.
U kunt uw vragen ook stellen via de app BeterDichtbij
Via deze app kunt u eenvoudig en veilig contact hebben met de mammacare-verpleegkundige. Tijdens uw afspraak bij de mammacare-verpleegkundige krijgt u informatie over deze app.
U kunt vragen ook via e-mail stellen
U kunt uw vragen ook mailen naar mammab1@rivas.nl. Wij proberen binnen 2 werkdagen te antwoorden. Een e-mail is niet beveiligd. Contact via de app BeterDichtbij is wel beveiligd.
Contact over afspraken of administratieve vragen
Wilt u een afspraak maken of verzetten? Of heeft u administratieve vragen? Bel dan op werkdagen tussen 08.30 uur en 11:30 uur of tussen 13:30 uur en 16.30 uur met de polikliniek Chirurgie, via telefoonnummer (0183) 644205.
Huisartsenpost
Heeft u dringende problemen buiten kantoortijden (werkdag na 17:00 uur of in het weekend)? Belt u dan naar de Huisartsenpost, telefoonnummer (0183) 646410.