ERCP (galwegonderzoek)
Het onderzoek
U heeft een afspraak voor een opname in het ziekenhuis in verband met een ERCP, een Endoscopische Retrograde Cholangio Pancreaticografie. Het onderzoek wordt gedaan om afwijkingen aan de galwegen en/of alvleesklier op te sporen, die uw klachten of ziekte kunnen veroorzaken. Wanneer bij het onderzoek afwijkingen gevonden worden kunnen deze tijdens het onderzoek eventueel direct behandeld worden. Zo nodig wordt tijdens het onderzoek een stukje weefsel (een biopt) weggenomen voor onderzoek. De ERCP vindt in principe plaats onder sedatie.
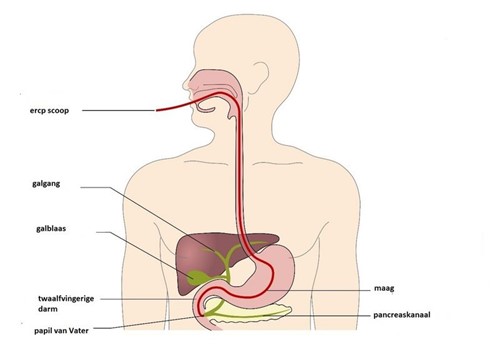
Bij het onderzoek wordt een soepele kijkslang (duodenoscoop) via de mond, de slokdarm en de maag opgevoerd tot in de twaalfvingerige darm. Daar komen de galwegen en de afvoergang van de alvleesklier via een kleine opening in de darm uit. Met behulp van de ERCP-scoop kan deze opening en de omgeving daarvan worden bekeken. Vervolgens wordt een dun slangetje (canule) door de scoop via deze opening in de galwegen en/of afvoergang van de alvleesklier gebracht. Door de catheter kan vervolgens contrastvloeistof worden ingespoten. De galwegen of de afvoergang van de alvleesklier worden op die manier onder doorlichting zichtbaar. Hiervan kunnen röntgenfoto's gemaakt worden.
De behandelingen die tijdens een ERCP verricht kunnen worden
Papillotomie en evt. galstenen verwijderen
Het kan zijn dat er afwijkingen zijn waardoor de afvloed van gal en/of alvleeskliersap wordt belemmerd. In dat geval kan de kringspier, die de uitgang van de galwegen en de afvoergang van de alvleesklier afsluit, worden doorgesneden. Dit wordt een papillotomie genoemd. Hierdoor ontstaat een grotere uitgang. Eventuele galstenen kunnen vervolgens, met behulp van een ballon of in een klein mandje worden gevangen en kunnen via de darmen uw lichaam verlaten.
Stent plaatsen
Een stent is een klein plastic of metalen buisje dat door de scoop in de afvoergang van de alvleesklier of de vernauwde galgang geplaatst wordt. Stents kunnen soms na enige tijd verstopt raken. Dit kan opnieuw geelzucht en koorts veroorzaken. U moet dan meteen contact opnemen met uw behandelend arts. De stent moet dan mogelijk vervangen worden.
Voor het onderzoek
Medicijnen:
- Zorg dat u een lijst meeneemt met de medicijnen die u gebruikt (verkrijgbaar bij uw apotheek).
- Wanneer u inhalatietherapie gebruikt zoals pufjes, rota disks enzovoorts kunt u deze gebruiken zoals u gewend bent.
- Bloedverdunners: Indien u bloedverdunnende medicijnen gebruikt (al dan niet via de trombosedienst) heeft de arts die het onderzoek heeft aangevraagd met u besproken of deze op een bepaalde tijd voor het onderzoek gestopt moeten worden.
- Wanneer u suikerziekte heeft en medicijnen daarvoor gebruikt (zoals tabletten en/of insuline), moeten uw medicijnen mogelijk aangepast worden. Dit heeft de arts die het onderzoek heeft aangevraagd met u besproken. Neemt u uw medicijnen mee, zodat u ze na het onderzoek in kunt nemen of uw insuline onder toezicht kunt spuiten. Neemt u ook uw bloedsuiker controle apparaatje mee.
Overig:
- Vertel het uw arts als u zwanger bent.
- Vanwege de sedatie neemt de sedatie praktijk specialist (SPS) van te voren contact met u op. U vult een vragenformulier in ter voorbereiding op de sedatie.
De voorbereiding
Onderzoek ’s middags: u mag op de dag van het onderzoek ’s morgens tot 8.00 uur een kopje thee of een kopje zwarte koffie en 1 beschuitje met zoet beleg nuttigen. Daarna mag u niet meer eten, drinken of roken tot een uur na het onderzoek.
U wordt opgenomen op de afdeling interne geneeskunde.
Er wordt een infuus ingebracht. Op afspraak van uw behandelend arts krijgt u antibiotica via het infuus en een zetpil Diclofenac (pijnstiller) voor het onderzoek.
Omdat dit onderzoek onder röntgendoorlichting gedaan wordt, is het belangrijk dat u geen beugel BH draagt tijdens het onderzoek. De beugels worden namelijk gezien op het röntgenbeeld en daardoor kan het onderzoek belemmerd worden.
Tijdens het onderzoek
De ERCP wordt uitgevoerd op de afdeling radiodiagnostiek. U wordt in bed naar deze afdeling gebracht. Daar ziet u de sedatie praktijk specialist, uw behandelend arts en scopie assistenten.
De sedatie praktijk specialist sluit u aan op een bewakingsmonitor. U krijgt een aantal plakkers op uw borst voor de hartbewaking en een bloeddrukband om uw arm. Tenslotte krijgt u nog een knijper op uw vinger om het zuurstofgehalte in uw bloed te controleren. Met deze apparatuur wordt u tijdens het onderzoek of de behandeling voortdurend bewaakt.
Tevens krijgt u zuurstof toegediend via een slangetje in de neus of met een kapje. Hiermee wordt gelijk uw ademhaling gecontroleerd.
U komt op uw linkerzij te liggen, u krijgt een bijtblokje in de mond. Hierdoor wordt de ERCP scoop ingebracht. Hierna krijgt u de medicijnen toegediend waarvan u in slaap valt (de sedatie). Als het gewenste niveau van sedatie bereikt is, kan de behandelend arts de procedure starten.
Lees hier meer over de sedatie.
Tijdsduur
Het onderzoek / de behandeling duurt ongeveer een uur.
Na het onderzoek
- U verblijft tot ongeveer een uur na het onderzoek op de afdeling dagbehandeling, totdat u goed wakker bent. Gedurende deze tijd wordt uw bloeddruk opgenomen en worden uw hartslag en zuurstofgehalte gemeten. Na een uur wordt u teruggebracht naar uw eigen afdeling.
- Het eerste half uur na het onderzoek is het beter niets te eten of te drinken. Daarna kunt u beginnen met het drinken van een heldere vloeistof als water. Het kan zijn dat uw keel na het onderzoek en/of de behandeling wat doof of ruw aanvoelt. Als het drinken van water goed gaat en u zich niet verslikt, mag u weer eten zoals voor het onderzoek gebruikelijk was en eventueel uitbreiden na overleg met uw behandelend arts.
Uitslag
De uitslag van het onderzoek krijgt u zo spoedig mogelijk van uw behandelend arts.
Mogelijke complicaties/risico's
Het weghalen van stenen of het opheffen van afsluitingen van de galweg of van de afvoergang van de alvleesklier is via een ERCP eenvoudiger en minder risicovol dan via een chirurgische ingreep.
Als gevolg van een ERCP kan er een ontsteking van de alvleesklier ontstaan. Dit komt voor bij 5 tot 10% van alle patiënten die een ERCP ondergaan.
Er kan een ongewenste reactie op de medicatie of een bloeding optreden. Ook kan er een darmperforatie plaatsvinden.
Het is altijd zo dat u de verpleegkundige of behandelend arts moet waarschuwen als u in de eerste 24 uur na de ERCP pijn krijgt of moet braken.
Contact
Heeft u nog vragen, stel u ze dan gerust.
Als u verhinderd bent, wilt u ons dit zo spoedig mogelijk laten weten? Wij kunnen uw plaats dan gebruiken voor een andere patiënt.
De afdeling endoscopie is bereikbaar van maandag tot en met vrijdag tussen 8.00 uur en 16.30 uur via telefoonnummer (0183) 64 43 51.